Скарлатина – это острое инфекционное заболевание верхних дыхательных путей, сопровождающееся симптомами интоксикации (головной болью, подъемом температуры, слабостью), воспалением миндалин (ангиной) и характерными высыпаниями на коже.

Этиология. S. pyogenes — грамположительные факультативно-анаэробные микроорганизмы, оптимальная температура роста которых 35–37ºС, достаточно устойчивы во внешней среде, могут сохраняться месяцами в высушенной мокроте или гное.
Эпидемиология. Источник инфекции — человек, болеющий скарлатиной, тонзиллитом и другими формами СГА-инфекции. Механизм передачи БСГА— аэрозольный, путь передачи — воздушно-капельный. Обычно заражение происходит при общении с больным или носителем. Возможны пищевой и непрямой контактный (через загрязнённые руки и предметы обихода) пути инфицирования. Естественная восприимчивость людей высокая. Скарлатина возникает у лиц, не имеющих антитоксического иммунитета, при их инфицировании токсигенными штаммами бактерий, выделяющих пирогенные (эритрогенные) токсины типов А, В и С.
Патогенез. Внедрение в слизистую или кожу; распространение по лимфатическим и кровеносным сосудам самого возбудителя и всасываемого экзотоксина и эндотоксина; тропизм экзотоксина к вегетативно-эндокринному и нервно-сосудистому аппарату с развитием симпатикофазы к 4-му дню заболевания; переход в парасимпатическую фазу. Антитоксический полный иммунитет формируется к концу 2-й недели; на 2–3-й неделе возможно развитие инфекционной аллергии.
Клиника.
Инкубационный период при скарлатине составляет 2–7 дней, может укорачиваться до нескольких часов и удлиняться до 12 дней.
Начало заболевания:
— симптомы интоксикации (головная боль, тошнота, рвота, подъем температуры тела);
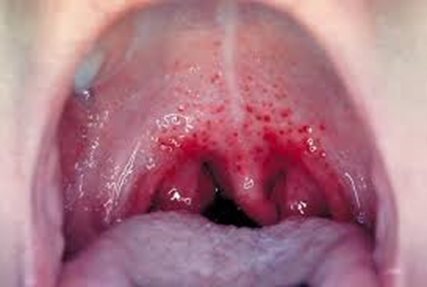
— изменения в ротоглотке — тонзиллит (ангина). Может быть катаральная, фолликулярная, лакунарная или некротическая ангина;
— яркая гиперемия миндалин, дужек и язычка, которая не распространяется на слизистую оболочку твердого неба, это так называемая отграниченная гиперемия ротоглотки;
— мелкие кровоизлияния на мягком небе;
— Переднешейные лимфатические узлы становятся, плотными, увеличенными, болезненными на ощупь уже в 1-е сутки болезни;
Период разгара болезни:
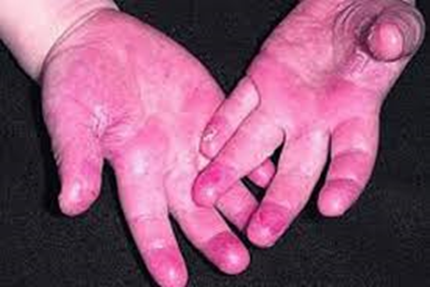
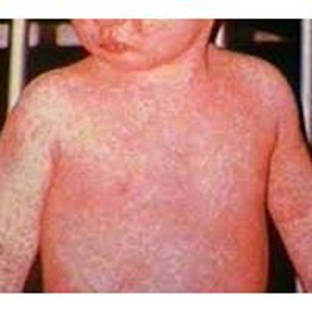
— сыпь характеризуется отсутствием феномена «подсыпания»: появление и распространение сыпи проходит в течение нескольких часов, новые элементы в последующем не появляются; Сыпь при скарлатине появляется в первые 2 дня болезни, по характеру она мелкоточечная, расположена на гиперемированном фоне, сгущаясь в местах естественных складок, на боковых поверхностях туловища. Наиболее густо сыпь располагается на лице в области щек, оставляя резко бледным носогубный треугольник (симптом Филатова). Иногда наряду с мелкоточечной сыпью имеют место мелкие петехиальные элементы, а также появление в виде мелких, с булавочную головку, пузырьков, наполненных прозрачной или мутноватой жидкостью (так называемая милиарная сыпь). При тяжелых формах скарлатины сыпь может быть не только обильной, но и пятнисто-папулезной или геморрагической, иметь цианотичный вид. Обычно сыпь держится 3 – 7 дней, а затем исчезает, не оставляя пигментации. После ее исчезновения наблюдается шелушение кожи от мелкого отрубевидного в области шеи, мочек ушей до крупнопластинчатого на ладонях, пальцах рук и ног.
— симптом Пастиа – темно-красная или буроватая окраска кожных складок (например, в области локтевых сгибов) при скарлатине в периоде высыпания и в первые дни после отцветания сыпи;
— симптом Румпель-Лееда и Кончаловского – при механическом воздействии на коже появляются петехии;
— симптом «малиновый язык» – в первые дни заболевания у детей наблюдается выраженная обложенность языка густым серо-желтым налетом. Начиная с 3-4-го дня болезни происходит постепенное очищение с краев и кончика языка от налета, в результате чего обнажается гипертрофированный сосочковый слой. Язык становится ярко-красного цвета, что делает его похожим на ягоду малины (симптом «малиновый язык»). Этот симптом держится в течение 1–2 недель;
Период реконвалесценции начинается со 2-й недели:
— характерно шелушение кожи после исчезновения сыпи в конце 1-й – начале 2-й недели болезни. На лице кожа шелушится в виде нежных чешуек, на туловище, шее, ушных раковинах шелушение имеет отрубевидный характер, на ладонях и стопах — в виде пластинчатого шелушения;
Атипичные формы:
— Стертые (легчайшие) — со слабой и кратковременной выраженностью клинических симптомов болезни, в т.ч. с отсутствием сыпи, которые могут диагностироваться только в очаге скарлатины.
— Экстрафарингеальные — раневая, ожоговая, при которых отсутствуют симптомы ангины, но сыпь насыщеннее в месте входных ворот инфекции.
— Геморрагическая и гипертоксическая (с развитием ДВС-синдрома и инфекционнотоксического шока).При геморрагической форме состояние больных тяжелое за счет интоксикационного и геморрагического синдромов. Отмечаются множественные кровоизлияния в кожу, слизистые оболочки, в анализах мочи у таких больных выявляется гематурия. В клинике гипертоксических и злокачественных форм преобладают симптомы интоксикации, изменения со стороны нервной системы в виде гиперестезии, судорожной готовности и судорог. Эти формы могут привести к летальному исходу.
Диагностика.
— ОАК: лейкоцитоз, нейтрофилез, ускорение СОЭ;
— ОАМ: протеинурия, микрогематурия, цилиндрурия (при тяжелых формах);
— Методом иммуноферментного анализа определяют в крови антитела класса IgM (в ранние сроки) и IgG (в поздние сроки болезни);
— Серологический метод (РПГА, РА) нарастание титров антител к стрептококковым антигенам — М-протеину, А-полисахариду, стрептолизину-О;
— Бактериологической метод диагностики: ростбета-гемолитических стрептококков при посеве материала из очага инфекции на кровяной агар;
— рентгенограмма придаточных пазух (при синуситах, мастоидитах);
— УЗИ почек (при нефритах);
— ЭКГ (при подозрении поражения сердечно-сосудистой системы).
Лечение.
— Госпитализация в Мельцеровский бокс;
— Режим постельный (в течение всего периода лихорадки);
— Молочно-растительная диета. Диета физиологически полноценная, богатая биологически ценными веществами: незаменимыми аминокислотами, ненасыщенными жирными кислотами, витаминами;
— полоскание ротоглотки антисептическим раствором;
— для купирования гипертермического синдрома свыше 38,5 С парацетамол;
— с целью десенсибилизирующей терапии хлоропирамин;
— антибактериальная терапия – бензилпенициллин натриевая или ампициллин + сульбактам, при невозможности пенициллинотерапии используются цефалоспорины: цефтриаксон или цефуроксим или макролиды: мидекамицин или азитромицин или кларитромицин.
Используемая литература:
http://cgon.rospotrebnadzor.ru/content/63/2398
https://vk.com/doc71853848_633710298?hash=6d4f41fbe054de92f5&dl=cbff0d1a676df1e450
Врач-инфекционист приемного отделения Учреждения здравоохранения «Гродненская областная инфекционная клиническая больница» Елизавета Лаба.