03.01.2020
Малярия (итал. mala aria — «плохой воздух», ранее известная как «болотная лихорадка») – это угрожающее жизни заболевание, вызываемое паразитами и передаваемое людям в результате укусов инфицированных самок комаров вида Anopheles. Заболевание поддается профилактике и лечению.
- В 2017 г. малярией заболело 219 миллионов человек в 87 странах.
- Предполагаемое число случаев смерти от малярии в 2017 г. достигло 435 000.
- В 2017 г. 92% заболевших малярией и 93% умерших от малярии проживали в Африканском регионе.
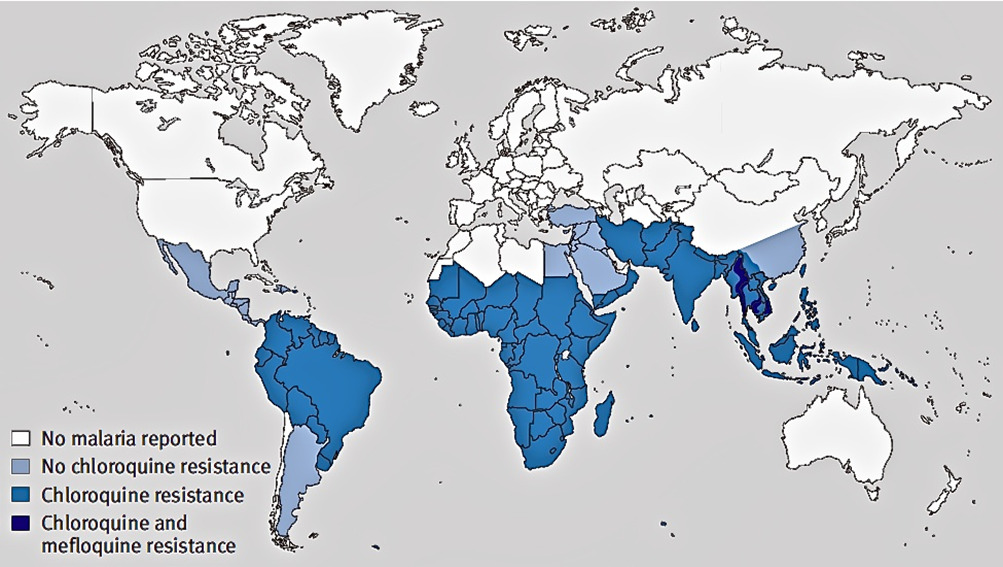
Малярия вызывается паразитами рода Plasmodium. Эти паразиты передаются людям через укусы инфицированных самок комаров вида Anopheles, называемых «переносчиками малярии». Существует пять видов паразитов, которые вызывают малярию у человека, и два таких вида — P. falciparum и P.vivax — создают наибольшую угрозу.
- В 2017 г. на долю P. falciparum приходилось примерно 99,7% случаев заболевания малярией в Африканском регионе, для стран Юго-Восточной Азии (62,8%), Восточного Средиземноморья (69%) и Западной части Тихого океана (71,9%).
- Паразит вида P. vivax преобладает в Южной Америке, где на его долю приходится 74,1% случаев заболевания малярией.
Инкубационный период трехдневной малярии вивакс составляет 10–21 день, трехдневной малярии овале — 11–16 дней, тропической малярии — 8–16 дней, четырехдневной малярии — 21–40 дней.
Клинические проявления различных видов малярии (кроме тропической) отличаются значительным сходством.
При первичном инфицировании после окончания инкубационного периода появляются признаки: повышение температуры тела, озноб, жар, слабость, головная боль на высоте лихорадки, снижение аппетита, тошнота, ломота в пояснице, боль в костях, мышцах, ломота в суставах на высоте лихорадки.
Особенность клиники малярии – появление типичных малярийных пароксизмов с характерными фазами озноба, жара и пота. Эти фазы соответствуют: озноб — нарастанию лихорадки, жар — стабилизации температуры тела на повышенных цифрах, пот — снижению температуры тела до нормальных или субнормальных показателей.
В фазу озноба больных беспокоит выраженный озноб, общая слабость, ломота в мышцах, костях, суставах, пояснице, определяется бледность кожных покровов. Нарастает тахикардия, температура тела быстро повышается до 38–40 °С.
В фазе жара озноб прекращается. Больные ощущают выраженный прилив тепла к кожным покровам, чувство жара. Отмечается гиперемия кожных покровов. Тахикардия нарастает, АД снижается. Больных беспокоит головная боль, жажда, тошнота.
В следующую фазу температура тела снижается и достигает нормальных (или субнормальных) величин. При этом отмечается обильное потоотделение (отсюда название фазы), выраженная общая слабость (нередко именно в эту фазу пароксизма общая
слабость достигает наибольшей выраженности), артериальная гипотензия. После прекращения малярийного пароксизма обессиленные больные обычно засыпают.
Продолжительность фазы озноба обычно 20 мин — 1 ч, жара — 2–4 ч, пота — 3–4 ч, общая продолжительность малярийного пароксизма — 5–8 ч. При трехдневной малярии пароксизмы повторяются через 40–43 ч, при четырехдневной малярийный пароксизм продолжается дольше (около 13 ч); соответственно пароксизмы повторяются через 59–60 ч. Установившиеся малярийные пароксизмы обычно повторяются в одно и то же время суток, вплоть до того, что больные сами ожидают наступления пароксизма в определенное время и готовятся к нему. В межприступный период самочувствие больных поначалу
остается практически удовлетворительным, они нередко способны выполнять обычную работу; заболевание ничем себя не проявляет. В дальнейшем, по мере нарастания гемолитической анемии, отмечается бледность кожных покровов, больных постоянно беспокоит выраженная общая слабость, повышенная утомляемость, головокружение; выявляются. С конца первой недели клинических проявлений малярии у большинства больных можно выявить увеличение печени и селезёнки.
При естественном течении болезни лихорадочные пароксизмы продолжаются около 3–4 нед. (10–14 пароксизмов) независимо от формы болезни. Затем наступает клиническое выздоровление. После 6–8 нед. от начала заболевания могут возникать рецидивы.
Профилактика:
— уничтожение или сокращение мест выплода комаров, истребление личинок комаров в водоемах;
— защита жилых помещений от залета комаров (засетчивание окон, вентиляционных отверстий);
— защита населения от нападения комаров средствами индивидуальной защиты (репелленты, защитная одежда, сетки);
— выявление, изоляция и лечение больных и паразитоносителей;
— обследование на малярию в группах риска: граждане, вернувшиеся из тропических стран в течение 2 лет после возвращения; лица с периодическими подъемами температуры тела, несмотря на проводимое лечение; температурящие в течение 5 дней с неустановленным диагнозом; реципиенты крови при повышении температуры тела, развившемся в течение ближайших 3 мес. после переливания крови; лица с лихорадящим заболеванием, имеющие в анамнезе заболевание малярией в течение последних 2 лет; больные с анемией неясной этиологии и увеличением печени, селезенки;
— индивидуальная химиопрофилактика для выезжающих в неблагополучные по малярии районы за 1 нед. до выезда, во время пребывания и в течение 4–6 нед. после возвращения;
— в активных очагах трехдневной малярии всем лихорадящим больным для предупреждения возможного заражения комаров плазмодиями
после взятия крови рекомендуется предварительное лечение хлорохином (0,5 г однократно);
— санитарно-просветительная работа.
Список литературы:
— Руководство по инфекционным болезням / Под ред. В. М. Семенова. — М.:
МИА, 2008.
— интернет-источник: https://www.who.int/ru/news-room/fact-sheets/detail/malaria
— Малярия : учебн.-метод. пособие / М. А. Иванова, И.А. Карпов — 2-е изд, перераб. – Минск: БГМУ 2013, 40 с:
Алексей Мостовский, врач-интерн. Ирина Кузьмич, заведующая клинико-диагностической лабораторией