Холестерин (др.греч. χολή «жёлчь»+ στερεός «твёрдый»), холестеро́л (англ. Cholesterol) — органическое соединение, природный полициклический липофильный спирт, содержащийся в клеточных мембранах всех животных, а также человека.
Холестерин нерастворим в воде, растворим в жирах и органических растворителях. Холестерин легко синтезируется в организме из жиров, глюкозы, аминокислот. За сутки образуется до 2,5 г холестерина, с пищей поступает около 0,5 г.
Холестерин обеспечивает устойчивость клеточных мембран в широком интервале температур. Он необходим для выработки витамина D, выработки надпочечниками различных стероидных гормонов (включая кортизол, альдостерон, половые гормоны: эстрогены, прогестерон, тестостерон), жёлчных кислот[2].
Избыток холестерина (гиперхолестеринемия) приводит к атеросклерозу сосудов, при котором, например, может произойти холестериновая эмболия.
Холестерин, или холестерол (так как это ароматический спирт) был основным веществом атеросклеротической бляшки, но не единственным. Холестериновая теория надолго стала господствующей теорией развития атеросклероза. Врачи и ученые воспринимали атеросклероз (образование бляшек в просвете сосуда) как простое отложение его на стенках артерий. Много холестерина — много отложений, мало холестерина — мало отложений. Однако, очень скоро стали накапливаться данные, противоречащие холестериновой теории. Некоторые люди с высоким холестерином крови совершенно не имели атеросклеротических бляшек, тогда как другие — с низким холестерином, погибали от сердечно-сосудистых катастроф в молодом возрасте.
Дело в том, что холестерин не является самостоятельным веществом в нашем организме. Он не растворим в воде, а чтобы путешествовать по крови, связывается с определенными белками, формируя белково-жировые комплексы, называемые липопротеидами. Рассмотрим два основных типа липопротеидов: липопротеиды низкой плотности (ЛПНП) и липопротеины высокой плотности (ЛПВП).
Холестерин не является самостоятельным веществом в нашем организме.
Белок в составе этих комплексов и определяет свойства, которыми будут обладать эти частицы. В ЛПВП белок одного типа определяет свойство частицы забирать холестерин из холестериновых отложений в стенках сосудов и направлять его в печень на переработку. А в ЛПНП он упаковывает холестерин так, что эти рыхлые молекулы легко прикрепляются к стенкам артерий (особенно к стенкам поврежденных) и формируют бляшку.
Холестерин не сам вызывает атеросклероз. Атеросклероз проявляется из-за соотношения ЛПВП и ЛПНП в крови человека. Если равновесие смещено в сторону ЛПВП — значит бляшки не будут формироваться и наоборот.
Холестерин не сам вызывает атеросклероз. Атеросклероз проявляется из-за соотношения ЛПВП и ЛПНП в крови человека.
Холестерин поступает с животной пищей. Но его общий уровень в крови не сильно зависит от количества холестерина, полученного с пищей. Например, самые высокие показатели холестерина в крови у жителей индийского субконтинента (Индии, Шри-Ланки, Пакистана), хотя там самый высокий процент вегетарианцев (во всех растительных продуктах холестерин не содержится).
Общий уровень холестерина в крови не сильно зависит от количества холестерина, полученного с пищей.
Уровни ЛПВП и ЛПНП зависят прежде всего от вашей генетики. Однако, образ жизни, правильное питание и регулярная физическая активность изменяют соотношение ЛПНП/ЛПВП в правильную сторону. Нет необходимости ограничивать продукты, содержащие холестерин. Просто, так получилось, что многие холестеринсодержащие продукты изменяют соотношение липипиротеидов в плохую сторону. Например, избыточное употребление красного мяса. Однако, и избыточное употребление сладкого (чаще не содержащего холестерин вообще) может увеличить выработку ЛПНП.
Уровни ЛПВП и ЛПНП зависят прежде всего от вашей генетики. Однако, образ жизни, правильное питание и регулярная физическая активность изменяют соотношение ЛПНП/ЛПВП в правильную сторону.»
Некоторые врачи не рекомендуют пить препараты статины на том основании, что если не холестерин виноват, то и не нужно снижать его уровень. Но по последним данным, нужно снижать уровень ЛПНП, что статины и делают. Кроме того, статины обладают независимым плейотропным эффектом. Они снижают воспаление в сосудистой стенке, которое сейчас считается основной причиной возникновения сосудистых катастроф (инсультов, инфарктов, внезапной смерти и прочего).
В общем, будьте умнее и не верьте непроверенным мифам. Не бойтесь холестерина в пище, соблюдайте рекомендации по правильному питанию и двигательной активности, следите за весом, регулярно проверяйте уровень ЛПВП и ЛПНП в крови, следите за состоянием сердца и сосудов и будьте здоровы.
ЛПВП (липопротеиды высокой плотности) — Хороший холестерин повышают ненасыщенные жирные кислоты (оливковое масло, рыбий жир, льняное масло, орехи), повышают регулярные аэробные нагрузки (ходьба по 10000 шагов ежедневно, плавание, бег, кардиотренажеры, танцы и прочее не менее 300 минут в неделю в сумме) ,повышают небольшие дозы алкоголя, повышает клетчатка (фрукты, овощи и продукты из цельнозлаковых сортов пшеницы)
ЛПНП (липопротеиды низкой плотности) — Плохой холестерин повышают продукты, содержащие много насыщенных жиров (красное мясо, колбасы, твердые сыры, сало, мучные кондитерские изделия, торты, бисквитные печенья и сливки),повышает малоподвижный образ, повышает избыточный вес (особенно отложения жира в районе живота),повышают гидрогенезированные растительные жиры (транс-жиры) (маргарин, фаст-фуд)
К факторам, повышающим уровень «плохого» холестерина, относятся:
курение, избыточный вес или ожирение, переедание, гиподинамия или недостаточная физическая активность, неправильное питание с высоким содержанием трансжиров (содержащихся в частично гидрогенизированных жирах), высоким содержанием в пище углеводов (особенно легкоусваиваемых, вроде сладостей и кондитерских изделий), недостаточным содержанием клетчатки и пектинов, липотропных факторов, полиненасыщенных жирных кислот, микроэлементов и витаминов, застой жёлчи в печени при различных нарушениях работы этого органа[источник не указан 3807 дней] (также ведёт к желчнокаменному холециститу). Возникает при злоупотреблении алкоголем, некоторых вирусных заболеваниях, приёме некоторых лекарств;
также некоторые эндокринные нарушения — сахарный диабет, гиперсекреция инсулина, гиперсекреция гормонов коры надпочечников, недостаточность гормонов щитовидной железы, половых гормонов.
КАКИМИ ДОЛЖНЫ БЫТЬ ЦИФРЫ ХОЛЕСТЕРИНА?
Учитывая вышесказанное, в первую очередь необходимо ориентироваться не только на содержание общего холестерина (ОХ), но на соотношение «хорошего» (ЛПВП) и «плохого» (ЛПНП).
Для пациентов с низким уровнем риска сердечно-сосудистых осложнений (относительно здоровые люди) рекомендуемый уровень ОХ – менее 5,5 ммоль/л, ЛПНП – менее 3.34 ммоль/л, уровень ЛПВП –более 1.5 ммоль/л.
Гиперхолестеринемия — патологическое состояние, развивающееся на фоне повышенной концентрации общего холестерина в плазме крови (пороговое значение — 5 ммоль/л). Причинами заболевания становятся эндокринные расстройства, генетические дефекты, отказ пациентов от сбалансированной диеты
Симптомы гиперхолестеринемии
На протяжении многих лет патология может протекать бессимптомно. Некоторые пациенты сталкиваются со следующими проявлениями гиперхолестеринемии:
ксантелазмами — жёлтыми подкожными образованиями на веках;
ксантомами — жёлтыми или оранжевыми липидными отложениями на сухожилиях;
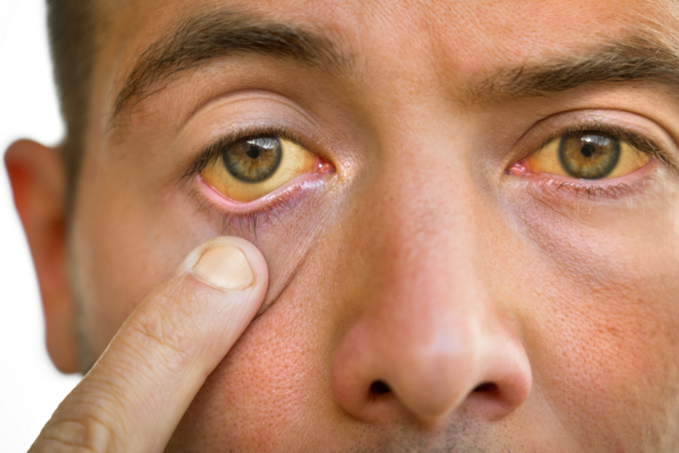
липоидными дугами роговицы — отложениями вокруг радужной оболочки глаз.
Наиболее опасным симптомом рассматриваемой патологии становятся атеросклеротические бляшки, формирующиеся на внутренних стенках магистральных сосудов.
Лечение гиперхолестеринемии
Расстройства липидного обмена корректируются с помощью консервативной терапии или хирургического вмешательства. Тактика лечения определяется врачом на основании клинической картины патологии и результатов лабораторных исследований.
Консервативная терапия
Пациентам с диагностированной гиперхолестеринемией показан отказ от табакокурения и употребления алкоголя. Лицам, страдающим от ожирения, назначается специальная диета с минимальной долей животных жиров.
Медикаментозная терапия основана на следующих препаратах:
статинах, подавляющих синтез хиломикронов в печени, фибратах, ускоряющих деградацию липопротеидов, ингибиторах PCSK9, стимулирующих распад липопротеидов, секвестрантах желчных кислот, подавляющих абсорбцию кислотных соединений в кишечнике.
В качестве вспомогательного средства используется никотиновая кислота. Это соединение снижает поступление жирных кислот в печень и препятствует выработке избыточного количества липопротеидов. Омега-3-жирные кислоты способствуют уменьшению концентрации липидов в сыворотке крови.
Хирургическое лечение
Оперативное вмешательство на фоне гиперхолестеринемии выполняется в двух случаях. Основным показанием для проведения операции становится ожирение. Пациенты с индексом массы тела свыше 40 единиц подвергаются бандажированию желудка, желудочному шунтированию или резекции. Эти меры призваны нормализовать вес и повысить эффективность консервативной терапии.
Второй причиной для проведения хирургического вмешательства становится желчнокаменная болезнь — врачи выполняют удаление желчного пузыря. Эта операция позволяет нормализовать липидный состав крови и подготовить пациента к медикаментозной терапии.
Юлия Полищук, фельдшер лаборант клинико-диагностической лаборатории. Учреждение здравоохранения «Гродненская областная инфекционная клиническая больница».
Источники:
https://dr-lukin.ru/articles/chto-takoe-xolesterin
https://gorzdrav.org/blog/norma-kholesterina